HPVワクチンについて
子宮頸がんなどの原因となるヒトパピローマウイルス(HPV)感染症を防ぐワクチンの定期接種について、自治体から接種対象の女性へ予診票などを送る積極的勧奨が、2022年4月から約9年ぶりに再開されました。
これを受けて、日本対がん協会はHPVワクチンの基本的な情報と「HPVワクチン接種に関するQ&A」をまとめました。
1. 子宮頸がんとHPVワクチン
子宮頸がんは若い世代に増加しており、ヒトパピローマウイルス(HPV)の感染と関係が深いがんです。HPVワクチンは子宮頸がんの原因の50~70%を占める16型、18型の2タイプのウイルス感染を防ぐ効果があり、世界保健機関(WHO)が接種を推奨しています。
現在100カ国以上で公的な予防接種が実施され、公費助成による接種が早期に始まった一部の国では、子宮頸がんを予防する効果を示すデータも出てきています。
2. 日本での接種状況
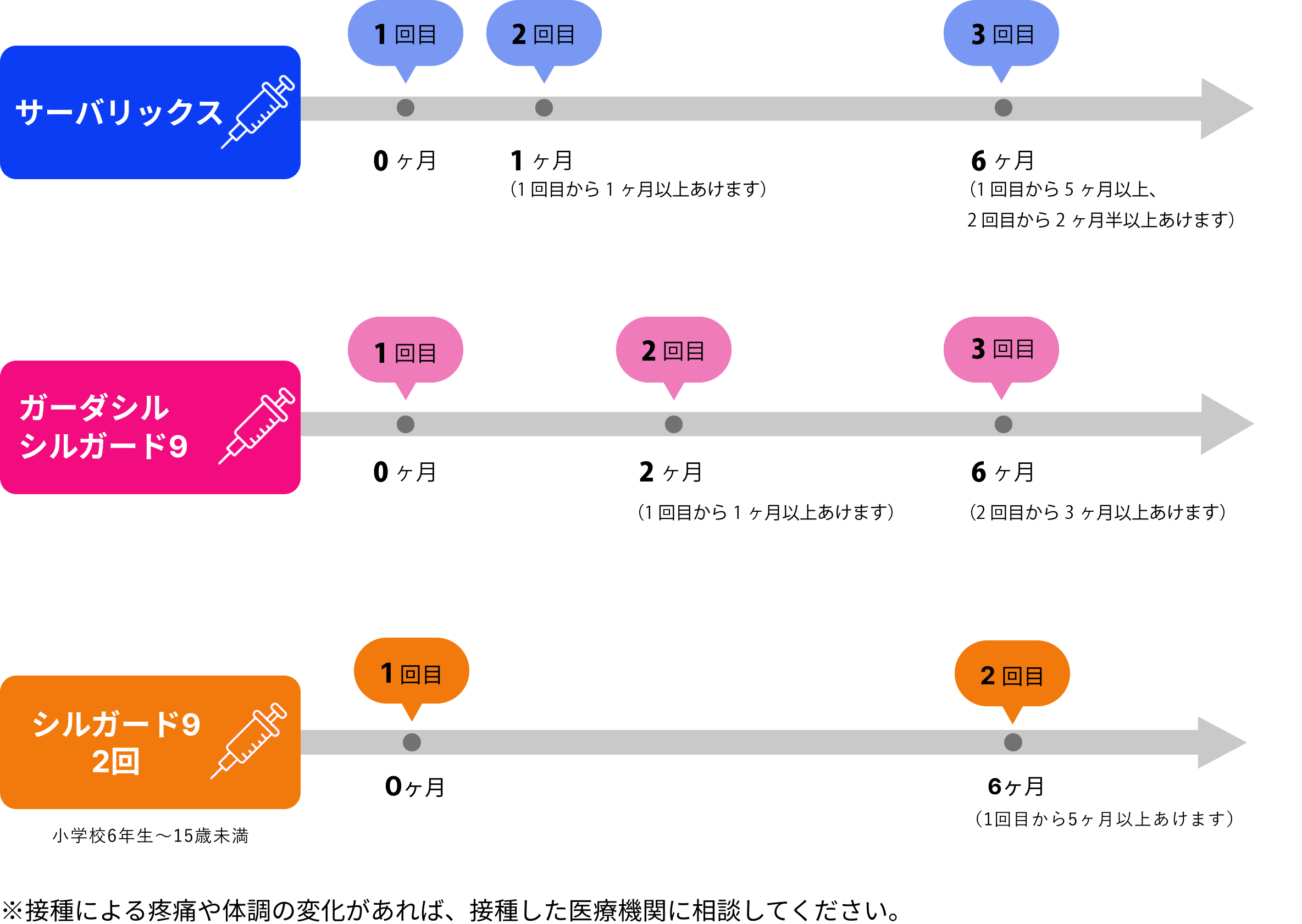
HPVワクチンは、性経験前の接種が最も有効とされ、日本では2013年4月から予防接種法にもとづき、小学校6年生~高校1年生に相当する女性を対象に定期接種がおこなわれています。
日本で使えるHPVワクチンは、2価ワクチン(サーバリックス)、4価ワクチン(ガーダシル)、9価ワクチン(シルガード9)の3種があり、いずれも一定期間に計3回接種することが望ましいとされています。現在、定期接種では2価または4価が無料で受けられます。
厚生労働省は、2023年4月から、9価ワクチンを定期接種とする方針を決めました。また2023年4月より、 9価ワクチンは初回接種から6~12カ月の間隔を置いた合計2回の接種が可能となる予定です。(※小学校6年生~15歳未満)
<一般的な接種スケジュール>
3. 積極的勧奨の「再開」
厚生労働省は、接種部位以外の体の広い範囲で痛みが続く症状などが社会問題となり、2013年6月に「定期接種を続ける一方、適切な情報提供ができるまでは積極的勧奨を控える」としました。
2021年11月、国内外の知見を踏まえ、HPVワクチン接種について検討してきた厚生労働省の審議会はワクチンの安全性に特段の懸念はなく、接種の有効性は副反応のリスクを上回ることから、今後も安全性の評価を続け、接種後の症状を診療する医療体制を整えることで積極的勧奨の再開が妥当と判断。2022年の4月から、HPVワクチンの定期接種について、自治体から接種対象の女性へ予診票などを送る積極的勧奨が再開されました。
定期接種の対象者への個別通知など、積極的勧奨を中止していた期間(2013年6月~2022年3月)に接種機会を逃してしまった人へのキャッチアップ接種は、2022年4月から3年間、無料で実施されます。
2023年4月から、キャッチアップ接種にも9価ワクチンが追加されます。
4. HPVワクチン接種に関するQ&A
HPVワクチン接種について、日本対がん協会「がん相談ホットライン」に寄せられた質問と答えをまとめました。
*2022年4月時点の情報に基づく
【監修】自治医科大学附属さいたま医療センター産婦人科・今野良教授
【文】日本対がん協会がん検診研究プロジェクトディレクター・小西宏
接種したほうがいい?
- Q.
- 中2の女子がいます。厚生労働省の「積極的勧奨再開」(差し控えの終了)にあわせてHPVワクチンは打った方がいいのでしょうか?
-
- A.
はい、接種をお勧めします。子宮頸がんを発生する女性は年に3万5千人近くになります(上皮内がんを含む。厚労省 全国がん登録罹患数・率報告2018年)。とくに若い女性に多く、20代後半から急増し、30代が最も多くなります。ワクチンの効果は大きいと期待され、検診とともに子宮頸がん予防を図る2本の柱の一つです。
日本でも3種類のワクチンが承認されていますが=下表参照=、定期接種の対象は2価(サーバリックス)と4価(ガーダシル)の2種です=2022年3月20日現在。欧米では主となっている9価(シルガード9)は定期接種には入っていません。2種のうち、いずれを選んでも良いのですが、1回接種した後は、同じものを接種します。
※日本で承認されているワクチンと定期接種の可否
| ワクチン |
接種回数 |
定期接種 |
定期接種の対象者 |
任意接種の対象 |
| 2価 |
3回 |
〇 |
小6―高1(相当の女子) |
10歳以上の女子 |
| 4価 |
3回 |
〇 |
小6―高1(相当の女子) |
9歳以上の男女 |
| 9価 |
3回 |
× |
- |
9歳以上の女子 |
- Q.
- 高1になった2013年4月と5月に2回、接種したのですが、3回目を打っていません。もう9年たちます。また「一から」打つのでしょうか。それとも3回目でしょうか?
-
- A.
「一から」打つ必要はありません。HPVワクチンは、「1回目からの接種間隔が9年」のように、接種間隔が開いてしまっても効果が落ちることはありません(コロナウイルスワクチンとは異なります)。厚労省は「1回だけ接種した人は2,3回目を、2回接種した人は3回目を、標準的な接種間隔に沿って合計3回接種」としています。
- A.
いいえ、接種機会を逸した人へのキャッチアップ接種が定期接種と同様に無料で行われます=対象者は、次の二つを満たす、①平成9年度⽣まれ〜平成17年度生まれ(誕生日が1997年4⽉2⽇〜2006年4月1日)、②過去にHPVワクチンの接種を合計3回受けていない、女性です。平成18・19年度生まれの方は、通常の接種対象(小学校6年から高校1年相当)の年齢を超えても、令和6年度(令和7年3月末)まで接種できます。
キャッチアップの期間について厚労省は下のように対象者を市町村に示しています。実際には、市町村によって若干の違いがあるかもしれませんので、案内が届いた際にご確認ください。
| キャッチアップの対象者 |
キャッチアップ期間 |
| 平成9(1997)年度~17(2005)年度生まれ |
令和4、5、6(2022、23、24)年度 |
| 平成18(2006)年度生まれ |
令和5、6(2023、24)年度 |
| 平成19(2007)年度生まれ |
令和6(2024)年度 |
- Q.
- 2回目とか3回目にワクチンの種類を変更してもいいのでしょうか。
-
- Q.
- そもそもHPVワクチンは何歳までに打てばいいのでしょうか。
-
- A.
年齢の上限はありません。海外では、26歳までを推奨している国も多いです。子宮頸がんや、高度病変の発見状況をみると、20代なら十分に接種する意味があります。ただ予防接種法に基づく定期接種では対象年齢が決められているのは、HPVに感染する機会が少ないうちに接種するほうが効率的だと考えられているからです。
日本では、20-25歳の一般女性でワクチンに含まれるHPV16型/18型に感染しているのは10%に過ぎず、90%の人には予防が期待されます。年長者に副反応が多いということもありません。もっとも、何歳で接種する場合でも、HPV感染の有無を調べる必要はありません。
- Q.
- 今年24歳になります。妊娠したのに気づかずに1回目の接種を受けてしまいました。赤ちゃんに影響はないでしょうか。2回目以降はどうしたらいいでしょうか。
-
- A.
妊娠中の接種は避けることになっていますが、妊娠に気づかない初期のうちに接種される場合も少なくないでしょう。この時期ですと赤ちゃんへの影響は、ないだろうと考えられます。2回目以降の接種は、出産してから受けてください。授乳中の接種は構いません。
- A.
いいえ、義務ではありません(日本では、現在、どのワクチンも接種の義務はありません)。ワクチンを接種することで子宮頸がんの予防などのメリットが期待できます。メリットが副反応リスクなどを上回ると判断されたため国として接種を勧めるものです。実際に接種するかどうかは、ご本人、保護者の意思でご判断ください。接種しなくても法律上のデメリットはありません。
- A.
日本では、3回接種することが承認の条件となっていますし、定期接種の場合も3回です。ただ、世界保健機関(WHO)の勧奨など、海外の国々では、年齢によって(14歳以下は)接種を2回としているところも少なくありません。ただし、15歳以上は3回接種が必要です。年少ほど、抗体価の上昇が高く、有効性が高いからです。
- Q.
- HPVワクチンを接種すると子宮頸がんはもう発生しなくなるのですか。
-
- A.
子宮頸がんの全てを予防できるというわけではありませんが、大幅に減少することは証明されています。一般社会での健康・医療データを分析し、ワクチン接種者では、接種していない人よりも子宮頸がんが80~90%減った、という結果が欧州から報告されています。日本対がん協会支部の検診データの分析でも、治療が必要となる高度病変やがんは接種者では非接種者よりも90%抑制できる、という結果が出ています。
ただ、ワクチンは子宮頸がんを引き起こすHPV型のすべてをカバーしているわけではありませんので、接種した人も検診は必ず定期的に受けてください。
- Q.
- だったら検診だけ受けていてもいいのではないですか。
-
- A.
医学的理由でワクチンを接種できなかったり、接種を望まなかったりする人もいるでしょう。検診を定期的に受けることにより、子宮頸がんで死亡したり、手術・治療を受けたりするなどのリスクを大きく減らせるのは間違いありません。
ワクチン接種で子宮頸がんの約90%発生を予防します、検診受診により発生した子宮頸がんや前がん状態を早期に見つけます。二重の「予防措置」をとることでリスクをより下げることができます。接種を受けた人も受けていない人も検診の定期的な受診は欠かさないでください。
副反応が心配
- A.
注射の痛み、接種した場所の腫れ、若干の発熱といった予防接種に一般的なもののほか、接種後の倦怠感等が起きることもあります。接種の不安や興奮等で失神したり、ドキドキしたりすることもあり、接種する際は椅子に座り、接種後はしばらく様子をみたほうが良いでしょう。
過去に予防接種を受けた際に腕がしびれたり痛みが長引いたり、また急なアレルギー反応が起きたりした人は接種の前に医師に相談してください。入学試験やスポーツ大会の直前に接種することも避けた方が無難でしょう。
- Q.
- ワクチンを接種して副反応が起きた場合は補償されるのですか。
-
- A.
予防接種法によるワクチン(HPVワクチンに限らず)接種後に、健康被害が起き、病院にかかったり障害が残ったりした際には救済制度が設けられています。受診した医師や保健所、市町村の予防接種担当課に連絡・相談してください。国の審査会に諮られて判断されます。ただし、厳密な因果関係の判断とは異なり、救済措置としての側面があります。
積極的勧奨「差し控え」
- Q.
- これまで積極的な勧奨が差し控えられてきたHPVワクチンの接種が「再開」されるのはどうしてですか。
-
- A.
社会問題となった安全性について、(いわゆる副反応とHPVワクチンには因果関係がないことが判り、)特段の懸念が認められないこと、接種の有効性が副反応のリスクを明らかに上回ることが厚生労働省の専門家の会議で認められたからです。
- Q.
- ということは、HPVワクチンの安全性に懸念があったので積極的勧奨は差し控えられたのですか。
-
- A.
ワクチンは2013年4月に定期接種化されたのですが、厚労省の専門家の会議は、接種後に持続する疼痛など様々な症状を訴えるケースが相次いだことを受け、十分に情報を提供できない状況にあると判断し、厚労省が差し控えという対応をとりました。それがその年の6月でしたので、安全であることの判断がつくまで8年以上を要したことになります。(定期接種自体は継続されており、接種希望者は接種できました。)自治体から対象者への個別の勧奨が中止されました。
この厚労省の対応により接種率は1%を切り、事実上、ワクチン接種が中止されていたとも言える状況でした。日本以外で、同様の措置が取られた国はありません。
- Q.
- 積極的勧奨の差し控えのきっかけにもなった「多様な症状」はHPVワクチン接種が原因だったのですか。
-
- A.
ワクチン接種との因果関係を認められたケースはありません。厚労省の研究班が全国の大学病院や200床以上の病院を対象に、「多様な症状」を訴える一定年齢の患者を、後になってから、調査しました。この時は、ワクチンを接種していない人にも多様な症状を訴える人が一定数存在した、と結論づけられています。厚労省副反応検討部会は、「多様な症状」を「機能性身体症状(身体症状はあるものの、画像検査や血液検査には、症状に合致する異常所見がない)」であると結論付けています。
WHOでは、ワクチン接種の前、中、後に起こる「予防接種ストレス関連反応」を提言し、「急性反応」には、交感神経系の活性化に伴う反応(動悸、過換気、口渇、手足のしびれなど)と副交感神経の活性化に伴う血管迷走神経反射(徐脈、血圧低下、失神発作など)があり、接種何日か経過後に発生する「遅発性反応」には解離性神経症反応(脱力、麻痺、異常な動き、四肢の姿勢、歩行不規則性、言語障害、明らかな生理学的根拠のない非てんかん発作など)があります。「機能性身体症状」にほぼ相当します。
「HPVワクチン」と「がん検診の受診」、二重の予防措置をとることでリスクをより下げることができます。検診の定期的な受診は欠かさないようにしましょう。
子宮頸がん検診について知る
最終更新日:2023年3月27日











